Campi chirurgici
Chirurgia laringo tracheale
Laringomalacia, emangiomi, cisti…
Le prime vie aeree sono rappresentate dalla porzione dell’albero respiratorio che va dal naso fino alla prima porzione della trachea. Pertanto, quando una patologia di tipo ostruttivo, si presenta a questo livello, può compromettere la via respiratoria e di conseguenza essere pericolosa per la vita del paziente. È importante, dunque, effettuare una diagnosi precoce, impostare un iter terapeutico accurato ed essere seguiti da personale con grande esperienza in materia. Uno dei vari esempi è l’atresia coanale, che determina una chiusura della porzione posteriore delle fosse nasali, a livello delle coane, con un quadro monolaterale o bilaterale.
Le patologie possono essere di tipo congenito o acquisito.
Patologie congenite
Tra le patologie congenite la più frequente è la cosiddetta laringomalacia, che consiste in un ritardo di maturazione dello scheletro cartilagineo laringeo: essa si manifesta con un collasso delle strutture sovraglottiche durante l’inspirazione. Il sintomo principale è quindi rappresentato dallo stridore inspiratorio presente in questi bambini con laringomalacia, che si accentua in attività quali il pianto, durante l’alimentazione, se il bimbo è agitato o se viene messo in posizione supina. Per la diagnosi è fondamentale la fibroscopia flessibile. In questo contesto è possibile avviare un follow up: si tratta infatti di una patologia che può progredire nel giro di 6-8 mesi, per poi risolversi il più delle volte 18 mesi circa dopo l’esordio. Talvolta è necessario intervenire chirurgicamente: nei casi di laringomalacia severa, vengono eseguiti interventi per via endoscopica con tecnica laser (CO2 o Tullio), quali la sovraglottoplastica, l’epiglottoplastica o l’epiglottopessia, che consistono nella rimozione dell’ostruzione e successiva ricostruzione delle strutture anatomiche, ricreando la funzionalità. Sempre nei casi più gravi si possono rendere necessari interventi chirurgici per via esterna con tecnica “open“, più impegnativi dal punto di vista tecnico e con ospedalizzazioni più prolungate.
Le stenosi sottoglottiche rappresentano in ordine di frequenza la terza patologia più comune nel distretto laringeo. Sono il risultato di una incompleta ricanalizzazione del lume tracheale durante la decima settimana; sono per lo più costituite da cartilagine. Rappresentano una delle principali cause di tracheotomia nei bambini sotto l’anno di età. Il sintomo principale è la dispnea inspiratoria con stridor, che compare in stenosi maggiori del 50% del lume tracheale. La diagnosi viene fatta sempre con l’ausilio della fibroscopia andando a visualizzare il punto di restringimento tracheale. La terapia è in funzione del grado della stenosi, nei gradi minori è possibile anche un approccio conservativo, mentre in caso di gradi moderati-severi si ricorre a “chirurgia open” (LTR, PCTR).
Un’altra patologia possibile patologia a carico della regione è l’emangioma sottoglottico, che costituisce una manifestazione clinica rara in questa sottosede. Si tratta di un tumore benigno, vascolarizzato, che si presenta in pazienti con emangiomi anche a livello cutaneo. Spesso questa neoformazione tende a proliferare rapidamente nelle prime settimane di vita, per poi stabilizzarsi intorno all’anno di età; successivamente inizia una lenta involuzione. Si manifesta con stridor inspiratorio, talvolta tosse abbaiante e disfonia di vario grado. Per la diagnosi anche in questo caso viene sfruttata la laringoscopia con ottica flessibile o rigida. La gestione di questi pazienti prevede un periodo di osservazione nei casi con sintomi lievi, oppure trattamento di tipo conservativo mediante la somministrazione di farmaci sistemici, quali propanololo o steroidi. Nei casi più severi possono essere effettuate iniezioni di steroidi intralesionali in endoscopia oppure resezioni mediante laser CO2.
Infine, sempre tra le patologie congenite, un’altra potenziale evenienza è rappresentata dalle cisti laringee, che il più delle volte vengono seguite in follow up, senza necessità di alcun trattamento. L’indicazione alla resezione endoscopica è data in quei casi di flogosi, in quanto aumentando di volume possono compromettere la via aerea.
Patologie congenite
Tra le patologie congenite la più frequente è la cosiddetta laringomalacia, che consiste in un ritardo di maturazione dello scheletro cartilagineo laringeo: essa si manifesta con un collasso delle strutture sovraglottiche durante l’inspirazione. Il sintomo principale è quindi rappresentato dallo stridore inspiratorio presente in questi bambini con laringomalacia, che si accentua in attività quali il pianto, durante l’alimentazione, se il bimbo è agitato o se viene messo in posizione supina. Per la diagnosi è fondamentale la fibroscopia flessibile. In questo contesto è possibile avviare un follow up: si tratta infatti di una patologia che può progredire nel giro di 6-8 mesi, per poi risolversi il più delle volte 18 mesi circa dopo l’esordio. Talvolta è necessario intervenire chirurgicamente: nei casi di laringomalacia severa, vengono eseguiti interventi per via endoscopica con tecnica laser (CO2 o Tullio), quali la sovraglottoplastica, l’epiglottoplastica o l’epiglottopessia, che consistono nella rimozione dell’ostruzione e successiva ricostruzione delle strutture anatomiche, ricreando la funzionalità. Sempre nei casi più gravi si possono rendere necessari interventi chirurgici per via esterna con tecnica “open“, più impegnativi dal punto di vista tecnico e con ospedalizzazioni più prolungate.
Le stenosi sottoglottiche rappresentano in ordine di frequenza la terza patologia più comune nel distretto laringeo. Sono il risultato di una incompleta ricanalizzazione del lume tracheale durante la decima settimana; sono per lo più costituite da cartilagine. Rappresentano una delle principali cause di tracheotomia nei bambini sotto l’anno di età. Il sintomo principale è la dispnea inspiratoria con stridor, che compare in stenosi maggiori del 50% del lume tracheale. La diagnosi viene fatta sempre con l’ausilio della fibroscopia andando a visualizzare il punto di restringimento tracheale. La terapia è in funzione del grado della stenosi, nei gradi minori è possibile anche un approccio conservativo, mentre in caso di gradi moderati-severi si ricorre a “chirurgia open” (LTR, PCTR).
Un’altra patologia possibile patologia a carico della regione è l’emangioma sottoglottico, che costituisce una manifestazione clinica rara in questa sottosede. Si tratta di un tumore benigno, vascolarizzato, che si presenta in pazienti con emangiomi anche a livello cutaneo. Spesso questa neoformazione tende a proliferare rapidamente nelle prime settimane di vita, per poi stabilizzarsi intorno all’anno di età; successivamente inizia una lenta involuzione. Si manifesta con stridor inspiratorio, talvolta tosse abbaiante e disfonia di vario grado. Per la diagnosi anche in questo caso viene sfruttata la laringoscopia con ottica flessibile o rigida. La gestione di questi pazienti prevede un periodo di osservazione nei casi con sintomi lievi, oppure trattamento di tipo conservativo mediante la somministrazione di farmaci sistemici, quali propanololo o steroidi. Nei casi più severi possono essere effettuate iniezioni di steroidi intralesionali in endoscopia oppure resezioni mediante laser CO2.
Infine, sempre tra le patologie congenite, un’altra potenziale evenienza è rappresentata dalle cisti laringee, che il più delle volte vengono seguite in follow up, senza necessità di alcun trattamento. L’indicazione alla resezione endoscopica è data in quei casi di flogosi, in quanto aumentando di volume possono compromettere la via aerea.
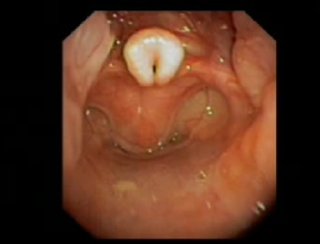
Patologie acquisite
Tra le patologie acquisite si possono ricordare le “stenosi tracheali“, conseguenti il più delle volte a intubazioni oro-tracheali, che in epoca neonatale, possono determinare esiti di tipo cicatriziale, con successiva difficoltà respiratoria, anche dopo brevi periodi (a differenza dell’adulto, non servono necessariamente periodi prolungati per determinare una stenosi tracheale). Sempre in ambito di patologie acquisite anche la papillomatosi laringea può determinare quadri di tipo ostruttivo.
Un’altra alterazione laringea è rappresentata dalle paralisi delle corde vocali, che può essere sia unilaterale che bilaterale. Escludendo le cause centrali, tra le cause periferiche di paralisi cordale una fra tutte è il danno a carico del nervo laringeo ricorrente. Esso può derivare da traumi accidentali, compreso un parto distocico, oppure a seguito di chirurgia su ipofaringe, esofago, tiroide o ancora per cause di tipo infiammatorio o compressione da parte di organi limitrofi; esistono poi le forme idiopatiche. La paralisi cordale, inoltre, può essere anche congenita, a causa di un difetto di innervazione.
Il sintomo tipico di una patologia ostruttiva delle prime vie aeree è lo stridor, che si caratterizza per un rumore durante l’inspirazione, creato dalla turbolenza che si viene a creare nel flusso d’aria ostacolato dall’ostruzione. La maggior parte degli stridor nel paziente pediatrico è legato a patologie laringee, non tanto a patologie ostruttive a livello delle fosse nasali o distretti tracheo-bronchiali. In questi ultimi due casi, spesso si associano altri disturbi, quali la difficoltà ad alimentarsi o la dispnea. Presente nelle paralisi unilaterali è la cosiddetta voce bitonale (diplofonia). Il paziente sarà afono in caso di paralisi bicordale in abduzione. La dispnea, invece, sarà presente in caso di corda vocali fisse in posizione paramediana, con uno spazio respiratorio insufficiente.
In caso di paralisi unilaterali, la corda vocale paralitica assume per lo più una posizione paramediana. Differenti possono essere le paralisi cordali bilaterali. In funzione della posizione assunta dalle corde vocali, si possono distinguere, infatti:
– la sindrome di Ziemssen: corde fisse in abduzione
– sindrome di Gerhardt: paralisi incompleta, con corde in posizione paramediana, ma si adducono i fonazione, in quanto vi è solo un interessamento dei muscoli cricoaritenoidei posteriori.
– sindrome di Riegel: corde fisse in adduzione sulla linea mediana
Per effettuare la diagnosi è necessaria una valutazione con rinofibrolaringoscopia, che può essere eseguita in “ambulatorio” (attrezzato) o in sala operatoria (in anestesia generale o in sedazione) in base all’età e alle condizioni generali del bambino.
I trattamenti chirurgici che vengono effettuati a questo livello hanno subito negli anni un progressivo miglioramento e affinamento della tecnica. Ad oggi si cerca di prediligere procedure il meno invasive possibile o reversibili, dato che molte di queste paralisi recedono autonomamente. Può essere necessaria, in alcuni piccoli pazienti, la tracheotomia. Alle tecniche chirurgiche che risolvono la problematica ostruttiva è bene associare anche terapie riabilitative post-operatorie, che vengono effettuate grazie all’ottima esperienza da parte del nostro servizio di “logopedia“.
Per maggiori informazioni, contattaci
LE ATTIVITA’ NEL DETTAGLIO
Altri interventi chirurgici e patologie trattate
Paraganglioma timpano-giugulare o del temporale
I paragangliomi (o tumori glomici) sono neoplasie benigne riccamente vascolarizzate che si sviluppano a livello dell’orecchio medio e della base del cranio. A seconda della localizzazione si possono distinguere paragangliomi di classe A (esclusiva localizzazione promontoriale o della cassa timpanica); di classe B (interessamento timpano mastoideo); di classe C (estensione timpano-giugulare a livello della base del cranio con coinvolgimento della carotide interna fino al forame lacero anteriore; di classe D (interessamento intracranico, intradurale).
Laringomalacia, emangiomi, cisti…
Le prime vie aeree sono rappresentate dalla porzione dell’albero respiratorio che va dal naso fino alla prima porzione della trachea. Pertanto, quando una patologia di tipo ostruttivo, si presenta a questo livello, può compromettere la via respiratoria e di conseguenza essere pericolosa per la vita del paziente. È importante, dunque, effettuare una diagnosi precoce, impostare un iter terapeutico accurato ed essere seguiti da personale con grande esperienza in materia. Uno dei vari esempi è l’atresia coanale, che determina una chiusura della porzione posteriore delle fosse nasali, a livello delle coane, con un quadro monolaterale o bilaterale.
Le patologie possono essere di tipo congenito o acquisito.
FESS, resezioni nasali endoscopiche
Le neoplasie delle cavità nasali e dei seni paranasali sono per la maggior parte trattate per via endoscopica e più raramente per via esterna, con la cosiddetta FESS “functional endoscopic sinus surgery”, chirurgia funzionale dei seni paranasali.
Tale interventi comprendono l’approccio a tutti i diversi seni, mascellare, etmoidale, sfenoidale, frontale (Draf I-II-III).
Di seguito, in particolare, troviamo gli interventi demolitivi oncologici del mascellare, chiamati Maxillectomie.
Miringoplastiche
È l’intervento rivolto alla riparazione delle perforazioni timpaniche inveterate in esiti di otiti medie croniche non colesteatomatose.
Indicazioni:
Perforazioni timpaniche con ipoacusia trasmissiva
Descrizione
L’intervento viene eseguito per via endoscopica in anestesia generale e prevede la riparazione della perforazione in underlay o overlay utilizzando materiale autologo prelevato dal paziente (cartilagine tragale o fascia temporale) o eterologo (membrana di Cook).
Il decorso post-operatorio prevede una notte di degenza. Il giorno della dimissione il paziente eseguirà un esame audiometrico per escludere eventuali danni intraoperatori all’apparato sensoriale dell’orecchio.